Qu’est-ce qu’une sonde endovaginale ?
Les sondes endovaginales sont des dispositifs d’échographie pelvienne utilisant des ondes à haute fréquence pour créer des images. Elles permettent d’examiner les organes reproducteurs féminins, notamment le vagin, le col de l’utérus, l’utérus, les trompes de Fallope et les ovaires, afin d’identifier des anomalies et de diagnostiquer des maladies. Les examens réalisés avec une sonde endovaginale sont internes et impliquent l’insertion de la sonde dans le vagin à une profondeur de 5 à 7,5 cm.
Pourquoi les sondes endovaginales nécessitent-elles une désinfection de haut niveau ?
1. Recommandations de contrôle des infections
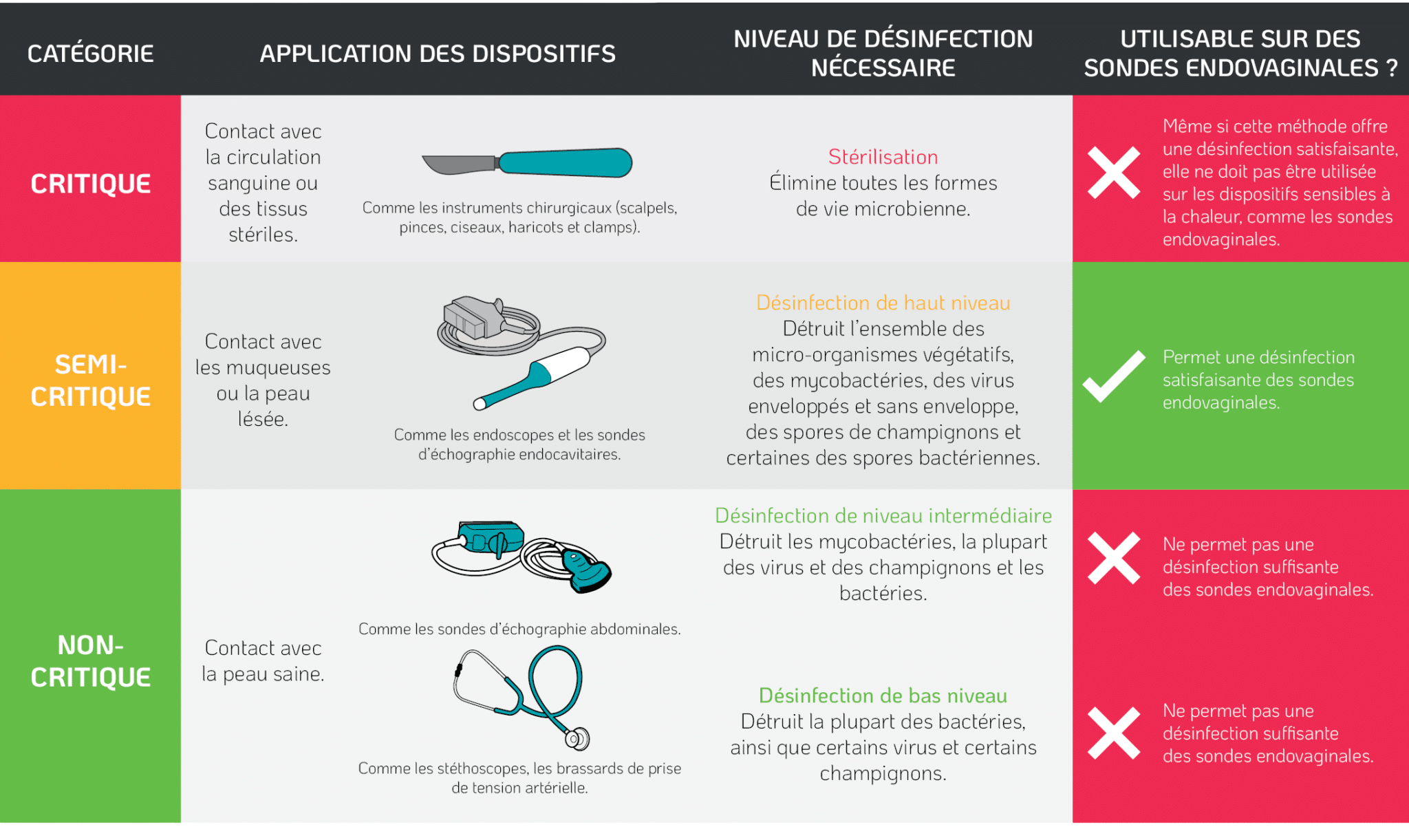
Les recommandations de contrôle des infections suivent la classification de Spaulding, qui repose sur le niveau de risque infectieux des dispositifs médicaux utilisés sur les patients. Lors de l’insertion d’une sonde endovaginale, celle-ci entre en contact avec les muqueuses intactes du col de l’utérus et de la paroi vaginale. Selon la classification de Spaulding (Tableau 1), ces sondes nécessitent donc une désinfection de haut niveau après chaque utilisation.
Tableau 1. Classification de Spaulding.
2. Risques de microperforation et de fuite du protège-sonde
Les recommandations internationales préconisent l’utilisation d’un protège-sonde pour réduire les risques de contamination lors des examens endovaginaux. Toutefois, la contamination demeure possible en raison de microperforations, de ruptures partielles ou complètes du protège-sonde durant son utilisation, ou encore d’un mauvais placement de celui-ci. Certains protège-sondes commercialisés présentent des taux de fuite très élevés (jusqu’à 81 %), ne garantissant ainsi pas une protection fiable contre les agents infectieux, en particulier les virus.
Microperforations et risque de fuite du protège-sonde.
La contamination peut persister même lorsque la sonde est protégée et fait l’objet d’une désinfection de niveau intermédiaire ou de bas niveau. Si la sonde n’est pas désinfectée de manière appropriée, si le protège-sonde présente des microperforations ou s’il est mal positionné, une transmission nosocomiale entre patientes ou entre patientes et professionnels de santé peut se produire. De plus, certains agents pathogènes, comme le papillomavirus humain (HPV), peuvent survivre jusqu’à sept jours sur les surfaces insuffisamment désinfectées.
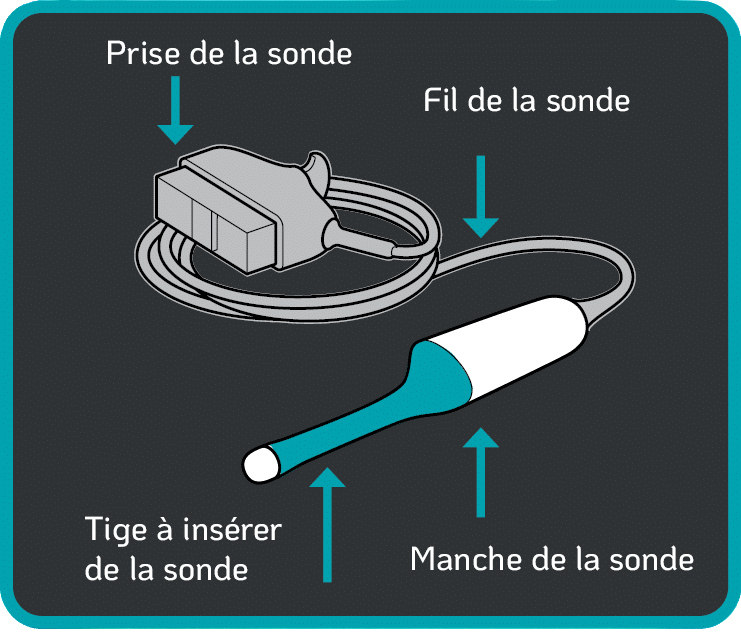
3. Contamination du fil et de la prise de la sonde endovaginale
Les parties suivantes d’une sonde endovaginale sont à risque de contamination sanguine ou microbienne :
- La partie de la sonde à insérer, introduite dans le vagin de la patiente,
- Le poignée du dispositif,
- Le fil et la prise de la sonde.
La désinfection de haut niveau prévient la propagation des agents pathogènes entre patientes et protège les professionnels de santé. Certaines unités de décontamination automatisées ne désinfectent que la partie à insérer de la sonde. Des produits comme Tristel Duo ULT et Tristel Trio Wipes System sont conçus pour désinfecter la sonde dans son intégralité, y compris la prise et le fil.
Parties d’une sonde endovaginale.
4. Risques de spores bactériennes dans l’environnement
Les spores bactériennes, comme celles de Bacillus subtilis, sont présentes dans l’environnement et constituent un risque de contamination. Il est essentiel de stocker et de décontaminer les sondes endovaginales dans un environnement approprié, car une récontamination après désinfection est possible. Les spores bactériennes sont les micro-organismes les plus résistants aux désinfectants. Cependant, la stérilisation n’est pas une option viable pour les sondes endovaginales, car elles ne supportent pas les températures élevées et les produits chimiques agressifs. Il est donc crucial d’utiliser une solution de désinfection de haut niveau adaptée.
La désinfection de haut niveau des sondes endovaginales réduit les risques de transmission
Une étude de Meyers et al. (2014) a démontré que les désinfectants de haut niveau mentionnés dans les recommandations mondiales de décontamination ne sont pas efficaces contre le HPV. Jusqu’à récemment, il était impossible de tester l’efficacité des désinfectants contre le HPV natif. En l’absence de méthodes validées, les organismes de réglementation recommandent de tester les désinfectants sur un polyomavirus SV40 de substitution. Toutefois, la résistance aux désinfectants du SV40 et du HPV n’ayant pas été comparée, cette méthode ne garantit pas forcément l’efficacité des désinfectants contre le HPV.
La Society for Maternal-Fetal Medicine a publié en 2020 des recommandations sur la sécurité des patientes, incluant :
- L’usage unique des protège-sondes pour chaque examen endovaginal,
- L’utilisation de poches de gel d’échographie stériles à usage unique,
- Un nettoyage rigoureux des sondes après chaque utilisation pour éliminer les contaminants qui peuvent entraver l’étape de la désinfection,
- Une désinfection de haut niveau avec un agent dont l’efficacité contre le HPV est prouvée.
Une étude de Meyers et al. (2020) démontre que Tristel Trio Wipes System et Tristel Duo ULT sont efficaces contre les souches HPV16 et HPV18 en seulement 30 secondes de contact.
Pour voir les références, consultez le PDF. ©2025 Tristel Solution Limited. All rights reserved.