Candidozyma auris (anciennement Candida auris) est une levure pathogène émergente qui se propage rapidement. Les personnes ayant récemment séjourné en maison de retraite ou en établissement de soins de longue durée, ainsi que celles porteuses de dispositifs médicaux invasifs (tubes respiratoires, sondes d’alimentation, cathéters veineux centraux, etc.), présentent un risque particulièrement élevé d’infection à C. auris.
Présente sur cinq continents, la levure Candidozyma auris a provoqué des épidémies prolongées dans plusieurs pays, notamment en Inde, au Pakistan, au Venezuela, en Colombie, en Espagne, en Israël, en Afrique du Sud et aux États-Unis.
Quelles infections puis-je provoquer ?
Si la levure C. auris pénètre dans le sang et se propage dans l’organisme, elle peut causer une candidose invasive. Elle est responsable d’infections sanguines (candidémies), d’infections de plaies et d’otites.
Pourquoi suis-je une menace ?
Des cas d’infections à C. auris ont été signalés dans plus de 30 pays. Elles sont souvent multirésistantes, c’est-à-dire résistantes à plusieurs antifongiques couramment utilisés. Comme il existe peu de classes d’antifongiques, cette résistance limite fortement les options de traitement. Certaines souches sont même résistantes à toutes les classes disponibles.
Le saviez-vous ?
La prévalence réelle des infections à C. auris est probablement sous-estimée. Elle est souvent mal identifiée et confondue avec d’autres levures ou bactéries, ce qui complique sa détection et son contrôle.
Où peut-on me trouver ?
C. auris se loge sur la peau, en particulier dans les zones humides comme les aisselles et l’aine. Des experts de l’UKHSA ont récemment souligné que la desquamation quotidienne de millions de cellules cutanées favorise la transmission de C. auris entre individus et vers les surfaces.
Selon les recommandations de l’UKHSA (Candidozyma auris : guidance for acute healthcare settings, GOV.UK), la contamination environnementale par C. auris est importante. La levure peut survivre jusqu’à sept jours sur des surfaces générales, et jusqu’à quatre semaines sur certains dispositifs plastiques.
Des études ont montré que C. auris peut contaminer l’ensemble de l’environnement d’un patient, y compris au-delà de sa chambre, jusque dans les couloirs. Parmi les surfaces et équipements fréquemment touchés : lits, chaises, rebords de fenêtres, lavabos, robinets, sols, poignées de porte, comptoirs, ainsi que des dispositifs médicaux comme les stéthoscopes, électrodes ECG, brassards de tensiomètre, pompes à perfusion et ventilateurs.
C. auris peut coloniser un hôte en quelques jours à quelques semaines après l’exposition. Cette colonisation peut persister plusieurs mois, voire indéfiniment. À partir de cet état, des infections invasives peuvent survenir en l’espace de quelques jours à quelques mois.
Le saviez-vous ?
La levure C. auris a été isolée pour la première fois en 2009, dans le conduit auditif externe d’un patient au Japon.
Comment je me transmets ?
La levure C. auris est à l’origine d’épidémies dans les établissements de santé. Elle peut se transmettre par contact avec des surfaces ou des équipements contaminés, ou directement de personne à personne.
Il est essentiel d’identifier les patients colonisés mais asymptomatiques, afin de prendre les précautions supplémentaires nécessaires lors d’interventions chirurgicales ou de la pose de dispositifs invasifs. Ces patients peuvent être une source de contamination pour d’autres patients ainsi que pour l’environnement.
Le saviez-vous ?
La levure C. auris peut survivre sur des surfaces sèches ou humides pendant au moins 14 jours.
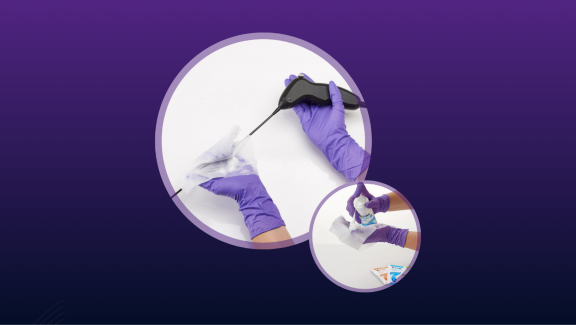
Comment se protéger de moi ?
La meilleure protection repose sur l’utilisation d’un désinfectant de haut niveau, à large spectre et doté d’une
efficacité prouvée contre les spores bactériennes, les spores fongiques, les bactéries végétatives, les mycobactéries, les levures et les virus.
L’UKHSA recommande d’éviter les composés d’ammonium quaternaire (CAQ), faute de preuves suffisantes d’efficacité contre C. auris. De plus, la vapeur de peroxyde d’hydrogène et la lumière ultraviolette ne doivent être utilisées qu’en complément et non en remplacement d’un protocole complet de nettoyage et de désinfection.
Les désinfectants efficaces contre les spores de Clostridioides difficile, tels que le dioxyde de chlore et l’acide peracétique, sont également considérés comme efficaces contre C. auris.
Le saviez-vous ?
Les désinfectants de haut niveau empêchent la transmission des agents pathogènes d’un patient à l’autre et protègent les professionnels de santé au cours des actes de routine.